La inyección intracitoplasmática de espermatozoides (ICSI) es una forma de llevar a cabo la fecundación in vitro (FIV) que permite solucionar numerosos problemas de fertilidad.
Esta técnica reproductiva consiste en fecundar al óvulo en el laboratorio a través de la microinyección de un espermatozoide. Por tanto, la FIV-ICSI es la mejor opción para aquellos varones con baja concentración y con problemas en la movilidad de los espermatozoides, ya que únicamente será necesario la misma cantidad de espermatozoides que de óvulos se vayan a fecundar.
Además, existen otras técnicas complementarias a la ICSI que permitirán seleccionar los mejores espermatozoides para fecundar a los óvulos: IMSI y PICSI.
A continuación tienes un índice con los 11 puntos que vamos a tratar en este artículo.
- 1.
- 1.1.
- 2.
- 2.1.
- 3.
- 4.
- 5.
- 6.
- 7.
- 7.1.
- 7.2.
- 7.3.
- 7.4.
- 8.
- 9.
- 10.
- 11.
¿En qué consiste la FIV-ICSI?
La FIV-ICSI es un tratamiento de fertilidad que consiste en introducir directamente el espermatozoide en el interior del óvulo mediante una aguja de microinyección. De esta manera, se asegura de que se produzca la fecundación.
La probabilidad de embarazo mediante FIV-ICSI es del 35% aproximadamente por cada transferencia embrionaria; mientras que la de parto es del 26%. Por tanto, se produce alrededor de 1 recién nacido vivo por cada 4 transferencia de embriones generados por FIV-ICSI.
No obstante, es importante tener en cuenta numerosos aspectos para valorar el éxito de un tratamiento de fertilidad como la calidad embrionaria, la edad de la mujer, el estado del útero, etc.
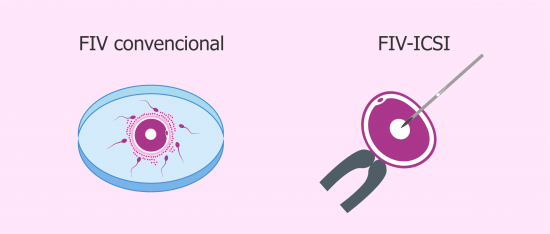
Diferencias de la FIV Convencional y la ICSI
La única diferencia entre la FIV convencional y la ICSI se produce en la forma de fecundación.
En el caso de la FIV convencional, se pone en contacto el óvulo con milllones de espermatozoides. Por tanto, será el propio espermatozoide el que atraviese de manera natural la barrera del óvulo para fecundarlo.
En cambio, la FIV-ICSI se caracteriza porque es el propio embriólogo quien introduce manualmente el espermatozoide en el interior del óvulo.
Cabe destacar que la peculiaridad fundamental de la ICSI es que solo se necesita un espermatozoide por cada óvulo a fecundar, frente a los cerca de 100.000 necesarios para la FIV clásica. Además, es el embriólogo el que introduce directamente el espermatozoide en el interior del óvulo, por lo que tampoco es necesario que el espermatozoide seleccionado tenga buena movilidad.
Por otro lado, la ICSI es una técnica más compleja que la FIV convencional, aunque la mayoría de clínicas de fertilidad tienen el mismo precio para ambos métodos de fecundación.
¿Cuándo se recomienda hacer el ICSI?
La ICSI nació con el objetivo de permitir la fecundación en casos de esterilidad masculina grave. Pese a ello, hoy en día, muchas clínicas de fertilidad aplican este procedimiento de forma rutinaria, dejando de lado la FIV convencional. En este sentido, existe controversia y gran variedad de opiniones entre los distintos profesionales.
Los casos de infertilidad en los que necesariamente se aplica la ICSI son los siguientes:
- Azoospermia: hace referencia a la ausencia de espermatozoides en el eyaculado. En estos casos, se intentan obtener espermatozoides mediante aspiración de epidídimo o a través de la biopsia de testículo para realizar la FIV-ICSI.
- Oligozoospermia: se refiere a las muestras de semen cuya concentración espermática es inferior a 15 millones por mL de eyaculado.
- Astenozoospermia:cuando los espermatozoides presentan mala movilidad. La OMS establece el límite en 32 millones de espermatozoides/ml. Si los espermatozoides no se mueven, les costará llegar hasta el óvulo para fecundarlo.
- Criptozoospermia: o criptospermia es un problema de fertilidad que ocurre cuando el recuento de espermatozoides es inferior a los 100.000 espermatozoides/ml de semen.
- Teratozoospermia: se refiere a las alteraciones en la morfología de los espermatozoides. En los casos más severos, la mala morfología puede impedir la penetración en el óvulo y con ello la fecundación, por lo que será necesario hacer ICSI.
También puede ocurrir que se recurra al ICSI por la combinación de varias de estas alteraciones. Un ejemplo de ello es la infertilidad causada por oligoastenoteratozoospermia, es decir, baja cantidad, problemas de movilidad y mala morfología espermática.
Otras indicaciones de la ICSI
Otras situaciones en las que se recomienda realizar la FIV-ICSI es para varones que tienen congelada una muestra de semen, ya sea porque se han realizado una vasectomía previamente o han sido sometidos a un tratamiento oncológico.
Por otra parte, existen situaciones de infertilidad femenina que pueden ser razón para aplicar la técnica de ICSI. Es el caso de aquellas mujeres en las que se obtiene un bajo número de óvulos o cuando éstos presentan una zona pelúcida muy engrosada y/o de mala calidad.
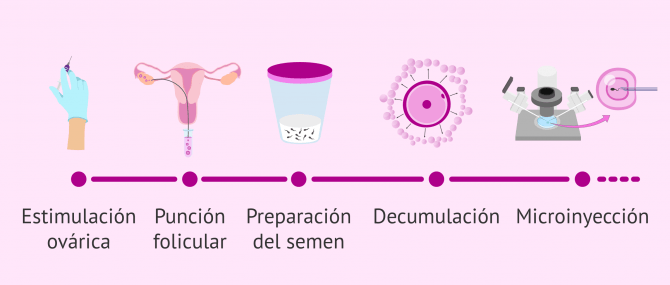
Tratamiento de ICSI paso a paso
Como hemos comentado anteriormente, el procedimiento de FIV convencional y el de ICSI es igual a excepción de la momento de la inseminación de los óvulos. A continuación, se enumeran los pasos que se siguen en la búsqueda del embarazo a través de la microinyección:
- Estimulación ovárica mediante medicación hormonal para favorecer el crecimiento y maduración de un mayor número de óvulos.
- Punción folicular para la obtención de los óvulos.
- Obtención y preparación del semen a través de la capacitación espermática.
- Decumulación, es decir, los óvulos son desprovistos de las células que los envuelven.
- Microinyección del espermatozoide en el óvulo mediante un microscopio de microinyección que consta de dos agujas. Una de ellas, la holding, permite sujetar el óvulo. Con la otra, la aguja de microinyectar, aspiramos uno de los espermatozoides de la muestra seminal capacitada y lo introducimos en el interior ovárico.
- Cultivo de los embriones en el incubador con las condiciones óptimas para el desarrollo embrionario.
- Transferencia embrionaria al útero materno. La futura mamá habrá seguido un tratamiento hormonal para favorecer la implantación de los embriones en la cavidad uterina. Es lo que se conoce como preparación endometrial.
Los embriones viables y de buena calidad no transferidos serán criopreservados mediante la técnica de vitrificación para su uso en posteriores tratamientos. La vitrificación es un proceso de congelación ultrarrápida con elevadas tasas de supervivencia.
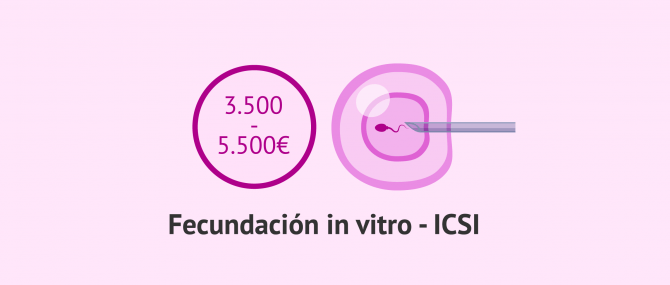
Precio de la FIV-ICSI
Tal y como hemos comentado, muchos centros de reproducción asistida aplican la técnica de ICSI en todos los casos que requieren fecundación in vitro. Por tanto, no distinguen entre el precio de la FIV clásica y la ICSI.
Por otra parte, también hay centros que no cambian el precio independientemente del modo en que hagan la fecundación in vitro. El coste aproximado del procedimiento de FIV es de entre 3.500 y 5.500 euros. Este precio de la inyección intracitoplasmática de espermatozoides puede aumentar en caso de que los óvulos y espermatozoides no pertenezcan a los futuros padres, es decir, en los casos en los que se recurre a la donación de óvulos y/o semen.
La necesidad de la donación de semen en el caso de parejas heterosexuales es puntual, puesto que como hemos comentado, la ICSI no requiere una calidad seminal excesiva, permitiendo la fecundación en casos graves de infertilidad en el varón.
También es importante tener en cuenta que el coste puede variar en función de numerosos aspectos como la clínica de fertilidad donde se lleve a cabo el tratamiento, las condiciones de cada paciente, la necesidad de pruebas o técnicas adicionales como la biopsia testicular o el DGP, etc.
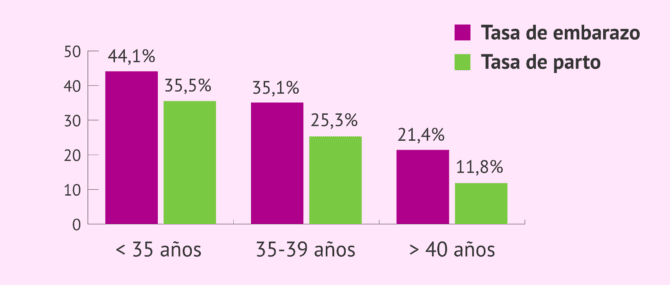
Tasa de éxito de la FIV-ICSI
La probabilidad de embarazo de un tratamiento de reproducción asistida no depende únicamente de la técnica, sino que también hay que tener en cuenta otros factores como la edad de la mujer, la calidad de los gametos, etc.
Según el último registro estadístico correspondiente al año 2020 realizado por la Sociedad Española de Fertilidad (SEF), la tasa de gestación de la ICSI por transferencia es la siguiente:
- En mujeres menores de 35 años: 44,1%
- En mujeres de entre 35-39 años: 35,1%
- En mujeres mayores de 40 años: 21,4%
En relación a la tasa de parto por transferencia, los porcentajes son del 35,5%, 25,3% y 11,8% respectivamente.
Si deseas obtener más información acerca de las tasas de éxito de la FIV-ICSI en la ovodonación, te recomendamos visitar el siguiente artículo: Tasas de éxito con ovodonación: ¿Cuántos intentos son necesarios?
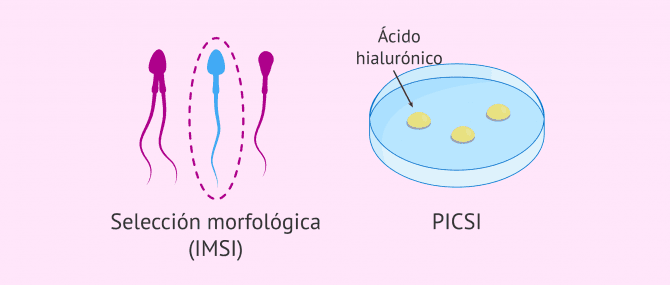
¿Qué significa IMSI y PICSI?
Las técnicas de IMSI y PICSI son dos modalidades de la ICSI, es decir, dos formas de realizar la microinyección.
La IMSI hace referencia a la inyección intracitoplasmática de espermatozoides morfológicamente seleccionados. Este método consiste en seleccionar el espermatozoide a microinyectar en base a sus calidades morfológicas. Para ello, se requiere un microscopio de gran aumento que permita analizar la morfología del espermatozoides en el momento de la selección previo a la microinyección en el óvulo. Un ICSI común se hace bajo una lente de 400 aumentos mientras que el ICSI se hace con 6300 aumentos.
Por su parte, PICSI o ICSI fisiológico es también una forma de selección espermática que permite escoger el espermatozoide óptimo para la fecundación.
Se trata de depositar los espermatozoides en una placa especial cubierta por unas gotas de un material similar al ácido hialurónico. Los espermatozoides de mejor calidad quedarán adheridos a dichas gotas y serán por tanto más fáciles de identificar.
Preguntas de los usuarios
¿Se hace ICSI en la Seguridad Social o solo hacen FIV clásica?
La mayoría de unidades de reproducción asistida de los hospitales públicos cuentan con un microscopio adaptado a la microinyección de espermatozoides, por lo que realizarán la ICSI en los casos en que lo consideren necesario. No obstante, este instrumental es significativamente más costoso que el necesario para la FIV clásica por lo que es posible que algún centro reproductivo no tenga micromanipulador y por tanto no puedo hacer ICSI.
¿Es común lograr el éxito en el primer intento de ICSI?
El éxito reproductivo no solo depende de la técnica de reproducción asistida que se emplee sino que existen un gran conjunto de factores que influyen. La calidad de los óvulos y los espermatozoides, la causa de infertilidad, la experiencia y habilidad de los embriólogos, la calidad del útero de la futura madre, etc.
Por tanto, aunque el ICSI ha permitido lograr el embarazo en el primer intento a numerosas mujeres y parejas, no siempre es así.
Mi marido no tiene espermatozoides en el eyaculado pero sí han obtenido algunos tras la biopsia testicular, ¿podré quedarme embarazada por ICSI?
Como hemos comentado, para hacer el ICSI únicamente se requiere un espermatozoide por óvulo y no es necesario que éste tenga una gran calidad. Por ello, es posible obtener embriones viables a partir de espermatozoides extraídos directamente del testículo.
¿Hay mayor probabilidad de embarazo múltiple por ICSI?
No, ello dependerá fundamentalmente del número de embriones transferidos al útero materno. La probabilidad de embarazo gemelar si se transfiere un solo embrión es muy baja pero si la transferencia es de dos embriones aumenta hasta aproximadamente un 6%.
Lecturas recomendadas
La técnica de ICSI también se puede utilizar en los tratamientos de ovodonación. Si deseas obtener más información acerca de este tratamiento de fertilidad, te recomendamos visitar el siguiente artículo: ¿Cómo es la FIV con ovodonación y cuáles son los pasos para las receptoras?
Por otro lado, hemos comentado que la ICSI está aconsejada para varones con baja cantidad de espermatozoides en el eyaculado. Si te interesa conocer más acerca de esta alteración seminal, puedes acceder a este enlace: Oligospermia: clasificación, causas y síntomas principales.
Comunidad y Apoyo
En Ovodonante trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Aytoz A., Camus M., Tournaye H., Bonduelle M., Van Steirteghem A. and Devroey P. (1998): Outcome of pregnancies after intracytoplasmic sperm injection and the effect of sperm origin and quality on this outcome. Fertil. Steril. 70: 500-505.
Bourne H. Richings N. Harari O. Watkins W. Speirs A.L. Johnston W. I. H. Baker W.G. (1995). The use of intracytoplasmic sperm injection for the treatment of severe and extreme male infertility. Reprod Fertil Dev 7
Broekmans FJ, Kwee J, Hendriks DJ, Mol BW, Lambalk CB (2006). A systematic review of tests predicting ovarian reserve and IVF outcome. Hum Reprod Update; 12:685-718.
Bruno I, Pérez F, Tur R, Ricciarelli E, De la Fuente A, Monzó A. et al. (2005). Grupo de interés en Salud Embrionaria. Sociedad Española de Fertilidad. Embarazos múltiples derivado de FIV-ICSI en España: Incidencia y criterios sobre la transferencia embrionaria. Rev Iberoam Fertil; 22 (2): 99-110.
ESHRE Capri Workshop Group. Intracytoplasmic sperm injection (ICSI) in 2006 (2007): evidence and evolution. Hum Reprod Update;13:515 – 526.
Fernández A, Castilla JA, Martínez L, Núñez AI, García-Peña ML, Mendoza JL, Blanco M, Maldonado V, Fontes J, Mendoza N (2002). Indicadores de calidad asistencial en un programa de FIV/ICSI. Rev Iberoam Fertil; 19: 249-52.
Jacob S., Drudy L., Conroy R. and Harrison R.E (1998): Outcome from consecutive in-vitro fertilization/ intracytoplasmic sperm injection attempts in the final group with urinary gonadotropins and the first group treated with recombinant follicle stimulating hormone. Hum. Reprod. 13: 1783-1787.
Johnson MD (1998). Genetic risks of intracytoplasmic sperm injection in the treatment of male infertility: recommendations for genetic counseling and screening. Fertil Steril; 70(3): 397-411.
Lanzerdorf S., Maloney M., Ackerman S., Acosta A., Hodgen G. (1988). Fertilizing potential of acrosome-defective sperm following microsurgical injection into eggs. Gamete Res
Markert Ch (1983). Fertilization of mammalian eggs by sperm injection. J Exp Zool228: 195-201.
Moomjy M, Sills ES, Rosenwaks Z, Palermo GD (1998). Implications of complete fertilization failure after intracytoplasmic sperm injection for subsequent fertilization and reproductive outcome. Hum Reprod; 13:2212 – 2216.
Palermo C.D. Cohen J. Rosenwaks Z (1996). Intracytoplasmic sperm injection: a powerful tool overcome fertilization failure. Fertil Steril 6: 899-908.
Palermo C.D., Joris H. Devroey P. Van Steirteghem A.C. (1992). Pregnancies after intracytoplasmic injection of single spermatozoa into an oocyte. Lancet, 340
Palermo C.D. Cohen J. Alikani M. Adler A. Rosenwaks Z. (1995). Development and implementation of intracytoplasmic sperm injection. Reprod Fertil Dev 7
P.J. Sánchez Abad; L.M. Pastor y M. Sánchez Abad. (1999). Situación actual de la inyección intracitoplasmática de espermatozoides (lCSI): Principales dilemas éticos. En: Cuadernos de Bioética 1999/1ª. Asociación Española de Bioética y Ética Médica (AEBI)
Sociedad Española de Fertilidad. Registro Nacional de Actividad 2020-Registro SEF (Ver)
Preguntas de los usuarios: '¿Se hace ICSI en la Seguridad Social o solo hacen FIV clásica?', '¿Es común lograr el éxito en el primer intento de ICSI?', 'Mi marido no tiene espermatozoides en el eyaculado pero sí han obtenido algunos tras la biopsia testicular, ¿podré quedarme embarazada por ICSI?' y '¿Hay mayor probabilidad de embarazo múltiple por ICSI?'.





Nosotros hicimos dos fases de FIV y en ninguna de las dos obtuvimos embriones por lo que pasamos a ICSI y todo un éxito. Mi mujer se ha quedado embarazada. Nos lo confirmaron la semana pasada y estamos más que felices. Solo esperamos que vaya todo bien.
Entonces, si el semen de mi marido es de calidad y yo, a excepción de las trompas que las tengo obstruidas, no tengo ningún problema… ¿sería mejor la FIV o la ICSI?