El seminograma, también conocido como espermograma o espermiograma, es un análisis que permite estudiar la calidad del esperma. Se trata de una prueba esencial para valorar la fertilidad en el hombre.
La Organización Mundial de la Salud (OMS) establece unos valores normales para poder interpretar los resultados obtenidos en el seminograma. Así, se podrá indicar si el varón presenta una muestra de semen normal (normozoospermia) o si por el contrario, existe alguna alteración que afecte a su capacidad reproductiva.
A continuación tienes un índice con los 9 puntos que vamos a tratar en este artículo.
- 1.
- 2.
- 2.1.
- 2.2.
- 3.
- 4.
- 5.
- 5.1.
- 5.2.
- 5.3.
- 5.4.
- 5.5.
- 6.
- 7.
- 8.
- 9.
¿Cómo se hace?
Cuando un hombre va a realizarse un seminograma, se recomienda obtener la muestra por masturbación tras un periodo de abstinencia eyaculatoria de unos 3 a 5 días. Además, para obtener un mejor diagnóstico sobre la calidad espermática, se suelen solicitar dos seminogramas, realizados con unos meses de diferencia.
Es importante que el paciente recoja todo el eyaculado en bote estéril, sin que se pierda ninguna fracción en el que se recoge. Es habitual que los nervios o la incomodidad del proceso de recogida conlleve la pérdida de la primera fracción del esperma. En este caso, habría que repetir la recogida para que el estudio seminal sea lo más representativo posible.
Preferiblemente, la muestra de esperma será recogida en la propia clínica o centro donde vaya a ser analizada. No obstante, existe la posibilidad de obtener la muestra en casa y llevarla posteriormente a la clínica.
En este caso, es fundamental mantener las condiciones de luz y temperatura para no alterar la muestra seminal. Para ello, la muestra de semen no debe tardar más de 30-40 minutos en ser entregada al centro. Durante el transporte se recomienda guardar el frasco en contacto con el cuerpo y envuelto en papel de aluminio para que no reciba luz.
Una vez entregada la muestra, el personal del centro la analizará tanto macroscópica como microscópicamente.
Espermograma básico
Un estudio básico del semen incluye el análisis de los siguientes parámetros, tanto a nivel macroscópico como microscópico. A continuación, se comentan cada uno de ellos, así como los valores de referencias publicados por la OMS en el año 2010.
Parámetros macroscópicos
El análisis macroscópico del semen consiste en analizar aquellos parámetros de la muestra que se pueden observar a simple vista. Entre ellos se encuentran:
- Volumen: debe ser superior a 1.5 ml.
- Viscosidad: con la pipeta del laboratorio, se estudia la presencia de hilos en la muestra, lo cual indica mayor viscosidad. En este caso, se pasará la muestra varias veces por una aguja para romper esos hilos y dar fluidez a la muestra recogida.
- Color: el semen tiene un color blanco grisáceo.
- Licuefacción: se deja la muestra durante unos 20-30 minutos a temperatura ambiente para dar tiempo a que el semen se licue, es decir, pierda consistencia. En el eyaculado se expulsa la proteína fibrinolisina que ayuda a la licuefacción seminal. La ausencia de esta proteína puede ser motivo de alteración espermática.
- pH: el semen tiene un pH de entre 7.2 y 8.
Por tanto, estos valores seminales pueden ser interpretados por el propio paciente para hacerse una idea a simple vista de si la muestra de semen está bien a nivel macroscópico aparentemente.
Parámetros microscópicos
Además de estudiar los parámetros macroscópicos, es necesario coger una gota de la muestra de esperma contenida en el bote y ponerla en la cámara de conteo, ya sea la cámara mackler o la cámara neubauer, para hacer un estudio microscópico.
Los factores microscópicos del semen analizados son los siguientes:
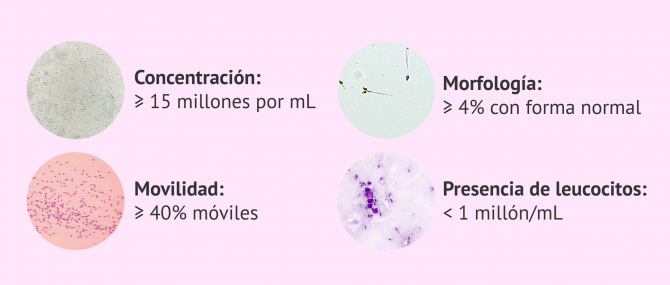
- Concentración: la OMS indica que la concentración de espermatozoides en el semen debe ser mayor a 15 millones/ml de eyaculado. Además, es importante conocer la concentración total de espermatozoides en el eyaculado, la cual debe ser superior a 39 millones para ser considerada una muestra seminal normal.
- Movilidad o motilidad espermática: una muestra de esperma normal tiene más del 40% de espermatozoides móviles y más del 32% presenta una movilidad progresiva, es decir, de avance.
- Morfología: para estudiar la morfología de los espermatozoides, se coge una gota de semen, se deposita sobre un porta del laboratorio y se tiñe con colorantes biológicos. Posteriormente, se observa el porta bajo el microscopio y se contabiliza aquellos espermatozoides con morfología normal y aquellos que presentan alteraciones en la cabeza, cola o pieza media. La OMS marca el límite de normalidad en el 4%, es decir, 4 de cada 100 espermatozoides debe tener un forma normal.
- Vitalidad: se trata de una prueba de tinción que permite determinar, de los espermatozoides inmóviles, cuáles están vivos y cuáles están muertos. La prueba de vitalidad más común es el test de eosina, en la que los espermatozoides muerto aparecen teñidos de colorante puesto que sus membranas no son capaces de rechazarlo. También existen otras pruebas como el test hipoosmótico. Se considera que una muestra de semen es normal en relación a la vitalidad si presenta más del 58% de espermatozoides vivos.
- Presencia de leucocitos y otros tipos celulares: la presencia de leucocitos en la muestra de semen suele indicar infección. Según la OMS, no debería haber más de 1 millón de leucocitos/ml de semen.
Pese a que el seminograma básica aporta bastante información acerca de la calidad del semen, también existen el seminograma avanzado que proporcionará mayor conocimiento sobre la muestra espermática. Los seminogramas avanzados suelen incluir el estudio de la apoptosis, la fragmentación del ADN espermático, etc.
Seminograma REM
REM corresponde a las siglas de recuento de espermatozoides móviles. Un seminograma REM es un análisis del semen en el que se estudian los parámetros que hemos mencionado anteriormente, pero también se realiza la capacitación espermática.
La OMS indica como normalidad un seminograma REM con un resultado superior a 3-5 millones de espermatozoides con movilidad progresiva. Si el resultado del REM es entre 1 y 3 millones de espermatozoides, la técnica reproductiva aconsejada es la fecundación in vitro (FIV).
La capacitación es un proceso de selección de los espermatozoides que permite eliminar el plasma seminal, los espermatozoides inmóviles y las células no espermática. Por tanto, después de la capacitación espermática se obtiene una muestra concentrada en espermatozoides de buena movilidad.
Por ello, al seminograma realizado tras la capacitación se le conoce como REM, pues permite estudiar los parámetros espermática únicamente de los espermatozoides de mayor calidad.
La capacitación del semen se puede realizar mediante diferentes métodos:
- Gradientes de densidad
- se colocan dos o tres medios de mayor a menor densidad en un tubo de laboratorio y encima la muestra seminal. Este tubo es centrifugado y los espermatozoides de mejor calidad y movilidad quedarán en el fondo. En la parte media quedarán retenidos los espermatozoides inmóviles, muertos y otras células.
- Swim up
- consiste en centrifugar la muestra seminal y eliminar todo el sobrenadante. A continuación, se incorpora un medio de cultivo específico y pasado un tiempo los espermatozoides móviles habrán ascendido en el tubo.
La elección de una técnica de capacitación espermática u otra dependerá de las características del semen y de los protocolos de trabajo de cada laboratorio, aunque el Swim up es la técnica que menos se utiliza en la actualidad.
Espermiograma alterado o anormal
Un seminograma no es normal o está alterado cuando presenta uno o varios parámetros seminales que difieren de los valores de referencia establecidos por la OMS. Las patologías más frecuentes relacionadas con los espermatozoides y que pueden dar lugar a problemas de fertilidad en el hombre son las siguientes:
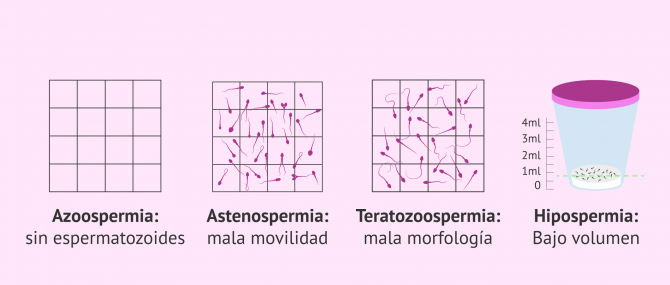
- Azoospermia: ausencia de espermatozoides en el eyaculado.
- Oligozoospermia: baja concentración de espermatozoides.
- Necrozoospermia: porcentaje elevado de espermatozoides muertos.
- Astenozoospermia: elevada cantidad de espermatozoides con movilidad alterada.
- Teratozoospermia: alteración de la morfología espermática.
- Hipospermia: bajo volumen de semen.
También es posible que exista una combinación de parámetros alterados. Por ejemplo, si un varón tiene un seminograma con baja concentración espermática, problemas en la movilidad y alteración de la moorfología, el diagnóstico será oligoastenoteratozoospermia.
Preguntas de los usuarios
¿Cuál es el precio del seminograma?
El precio medio de un seminograma básico es de entre 60 y 150?. Si el seminograma es REM, el coste puede aumentar debido a la necesidad de realizar el proceso de capacitación. El precio del seminograma REM es de entre 140 y 250?.
¿Cuales son los valores normales del espermiograma post-vasectomia?
La vasectomía es una intervención en la que se bloquea el paso de los espermatozoides desde el testículo hasta el exterior.
Tras realizar la vasectomía, puesto que los espermatozoides producidos en el testículo no pueden avanzar hasta el exterior, el eyaculado no debería tener espermatozoides, por lo que un resultado normal del seminograma después de la vasectomía debería ser nulo (cero espermatozoides/ml).
Tras el seminograma me han dicho que los espermatozoides tiene anomalías en la cabeza, ¿puedo eso afectar a la fertilidad?
Sí, las alteraciones morfológicas en los espermatozoides pueden afectar a otros parámetros seminales como la movilidad o incluso impedir la correcta fecundación del óvulo.
¿Qué hacer si el resultado del espermiograma indica que tengo leucocitos?
La presencia de leucocitos en el seminograma suele ser resultado de un infección por lo que el tratamiento para reducir la concentración leucocitaria en el semen se basa en eliminar la infección con antibióticos.
¿Puedo hacerme el seminograma en la Seguridad Social?
Sí, siempre y cuando la comunidad autónoma donde residas incluya en su cartera de servicios este tipo de análisis.
Lecturas recomendadas
Cuando los valores del seminograma REM son inferiores a 1 millón de espermatozoides es necesario recurrir a la FIV-ICSI. Si deseas obtener más información acerca de este tratamiento de fertilidad, te recomendamos visitar el siguiente artículo: ¿Qué es la ICSI o inyección intracitoplasmática de espermatozoides?
Sin embargo, el seminograma no es la única prueba que permite estudiar la fertilidad en el varón. Si quieres seguir leyendo acerca del resto de pruebas masculinas, puedes acceder a este enlace: Pruebas de fertilidad en el hombre.
Comunidad y Apoyo
En Ovodonante trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Andrade-Rocha FT (2003). Semen analysis in laboratory practice: an overview of routine test. J Clin Lab Anal 2003; 17: 247-258.
Baker DJ (2007). Semen analysis. Clin Lab Sci; 20: 172-187; quiz 188-192.
Cardona-Toro LE (1996). Espermograma: indicaciones e interpretación. Medicina & Laboratorio; 6: 267-275.
Comhaire F, Vermeulen L. (1995). Human semen analysis. Human Reprod Update; 1: 343-362.
Guzick DS, Overstreet JW, Factor-Litvak P, Brazil CK, Nakajima ST, Coutifaris C, et al. (2001). Sperm morphology, motility, and concentration in fertile and infertile men. N Engl J Med 2001; 345: 1388-1393.
Kruger TF, Menkveld R, Stander FS, Lombard CJ, Van der Merwe JP, van Zyl JA, et al. Sperm morphologic features as a prognostic factor in 'in vitro' fertilization. Fertil Steril; 46: 1118-1123.
Kvist U, Björndahl L. ESHRE Monographs: Manual on Basic Semen Analysis. Oxford: Oxford University Press, 2002.
Rogers BJ, Bentwood BJ, Van Campen H, Helmbrecht G, Soderdahl D, Hale RW (1983). Sperm morphology assessment as an indicator of human fertilizing capacity. J Androl; 4: 119-125
Sociedad Española de Fertilidad (SEF) (2011). Manual de Andrología. Coordinador: Mario Brassesco. EdikaMed, S.L. ISBN: 978-84-7877.
Sigman M, Zini A. (2009). Semen analysis and sperm function assays: what do they mean? Semin Reprod Med; 27: 115-123
World Health Organization (WHO) (1992). Laboratory manual for the examination of human semen and sperm-cervical mucus interaction. 3rd ed. Cambridge, UK; Cambridge University Press.
Preguntas de los usuarios: '¿Cuál es el precio del seminograma?', '¿Cuales son los valores normales del espermiograma post-vasectomia?', 'Tras el seminograma me han dicho que los espermatozoides tiene anomalías en la cabeza, ¿puedo eso afectar a la fertilidad?', '¿Qué hacer si el resultado del espermiograma indica que tengo leucocitos?' y '¿Puedo hacerme el seminograma en la Seguridad Social?'.





Hola! Por favor, me ayudan a interpretar los siguientes valores? Mi informe no tiene conclusiones ni valores de referencia:
Recuento: 178.000.000 / ml
Total móviles 49%
Progresivos rápidos: 10%
Progresivos lentos: 19%
Móviles in situ: 20%
Total inmóviles 51%
Vivos 37%
Muertos 14%
Normales 32%
Anormales 68%
Anomalía predominante: Mixta
Gracias!
Me pueden ayudar,
Volumen 1.3 ml
Ph 9. Aspecto viscoso/sucio Homogénea ligeramente
Concentración 4%
Progresivos( A+B ) 40%
Los demás datos en blanco…
Azoospermia. La pregunta es, con estos datos puedo saber qué tipo dé azoospermia tiene? O bien que sigue para saber qué tipo de azoospermia tiene?
Hola vianey123,
No está muy claro el valor de la concentración de espermatozoides que has aportado. Si te refieres a una concentración de 4 millones de espermatozoides por mililitro, se trataría de una oligozoospermia y no una azoospermia.
La azoospermia es cuando hay una ausencia total de espermatozoides y, en este caso, aportas un valor de movilidad. Si no hubieran espermatozoides, no habría sido posible contar los que se mueven.
Por todo esto, intuyo que se trata de una oligozoospermia. Puedes leer más sobre esto en el siguiente post: ¿Qué es la oligospermia?
Espero haberte ayudado,
Un saludo
Hola y te agradezco mucho me das algo de esperanza, en el comentario final del resultado de laboratorio ponen azoospermia lo cual me genera más duda, el 4% que aparece en el estudio aparece así tal cual:
Concentrado: 0mill/ml>=15mill/ml>4%
Progresivos 40%
Y como te comentaba los demás datos en blanco ?
Mi marido tiene estos resultados del seminograma:
Volumen: 2.3 ml
-Color: Blanco Opalescente
-Olor: caracteristico
-Aspecto: Opaco
-Velocidad de Licuación: Completa
-Viscosidad: Disminuida
-pH: 7.5
-Nº de espermatozoides/ml: 2.500.000
-Movilidad progresiva 29%
-Movilidad no progresiva 12%
-Inmóviles: 59%
¿Está bien?
Hola conrmeina,
en base a los valores de referencia de la OMS, podemos decir que tu marido presenta lo que se conoce como oligoastenozoospermia. Esto quiere decir que la concentración de espermatozoides es más baja de lo indicado, no llega a los 15 millones/ml, y el porcentaje de espermatozoides con movilidad progresiva es menor al 32%.
Aunque la astenozoospermia no es especialmente grave, combinada a la oligozoospermia puede dificultar el embarazo natural.
Un saludo.